



| Главная » Статьи » oncology » Меланома |
22.06.2014,
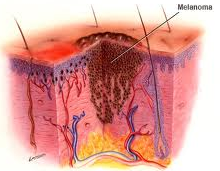
|
Профилактика развития меланомы
К основным профилактическим мероприятиям, позволяющим снизить риск заболеть меланомой кожи, можно отнести следующие:
Вторичная профилактика первичной меланомы кожи Вторичной профилактики первичной меланомы кожи, как известно, заключаются в своевременном выявлении и хирургическом удалении существующих у людей пребластоматозных процессов кожи. Очевидно, что самым эффективным методом вторичной профилактики является лечение меланоза Дюбрейля и удаление пигментных невусов кожи на фоне которых, как уже было доказано, возникают большинство первичных меланом кожи. Однако, было бы нерациональным полагать, что проблему профилактики меланомы кожи можно решить посредством удаления всех имеющихся у людей пигментных невусов. Как показывают наши наблюдения, пигментные невусы в целом являются вполне доброкачественными образованиями и общая вероятность их малигнизации составляет 1 на 10000. Профилактическое удаление пигментных невусов кожи у пациентов должно выполняться на основании следующих принципов. 1. Предпочтительнее удалять невусы в детском возрасте до наступления периода полового созревания. 2. Удалению подлежат невусы, расположенные в тех анатомических областях тела, где они могут подвергаться длительному травмированию. 3. При наличии у человека единичных невусов размерами более 1,5см, имеющих тёмно-коричневую или чёрную окраску, целесообразно ставить вопрос об их хирургическом удалении. 4. Маленькие и небольшие невусы (линейные размеры до 5 см) чаще всего могут быть удалены под местной инфильтрационной анестезией. Иссечение средних, больших и гигантских невусов, как правило, требует общего обезболивания. 5. Диспластические невусы должны быть удалены, если:
6. Границы иссечения тканей при хирургическом удалении невусов должны проходить на расстоянии не менее 0,5 см от видимого края невуса. В блок удаляемых тканей должен быть включён тонкий слой (3-5 мм) подкожной жировой клетчатки. 7. Невусы размерами менее 1,5см могут быть удалены с помощью хирургических лазеров 8. Гигантские невусы целесообразно удалять при возможности их тотального одномоментного иссечения. 9. Вопрос о биологической целесообразности частичного поэтапного удаления гигантских пигментных невусов нуждается в дальнейшем изучении, вследствие реальной возможности малигнизации оставшейся части невуса после операционной травмы.
Техника профилактического удаления пигментных невусов ( не меланома! ) 1. Хирургическое удаление пигментных невусов.  Хирургические вмешательства осуществляются под местной инфильтрационной анестезией. Хирургические вмешательства осуществляются под местной инфильтрационной анестезией.Направление и длина разреза определяетсялокализацией невуса и ходом линий Керле. Наибольшую проблему представляет удаление невусов в проекции грудины, так как в этих случаях практически всегда формируется грубый гипретрофический, а часто и келлоидный рубец. Поэтому в этой зоне профилактическое удаление невусов должно иметь строгие показания, а если это возможно, то от любого метода удаления стоит воздержаться. Если иссечение невуса необходимо, то следует предпринять все меры профилактики возникновения келлоидного рубца. При небольших размерах невуса возможны местная инфильтрационная анестезия 2% раствором лидокаина или ультракаином. Невус удаляют из веретенообразного разреза, отступя 0,5 см от края невуса. При иссечении удаляется кожа с невусом и 2 мм подкожной жировой клетчатки. После тщательного гемостаза рану ушивают наглухо по законам пластической хирургии, стараясь максимально точно сопоставить кожные края раны. В послеоперационном периоде для достижения наилучшего косметического результата проводят все мероприятия по профилактике воспаления в ране. Иссечение кожи ( скальпелем, радионожом или лазером )
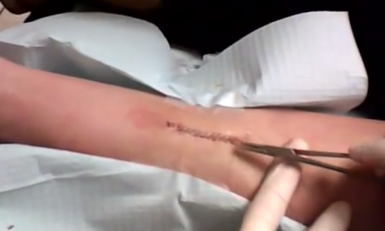
Техника: контактное рассечение Радионож или диодный лазер можно использовать вместо скальпеля в случаях иссечение пораженных тканей. Например, когда требуется обязательная гистологическая верификация диагноза при неясных новообразованиях кожи или при злокачественных опухолях. Мгновенная коагуляция мелких сосудов позволяет производить бескровные операции. В то же время произведение разреза обнаженным волокном в плотном контакте с тканями требует определенного опыта, поскольку ткани отличаются по содержанию воды и васкуляризации, а потому по разному реагируют на воздействие лазера. В силу этого необходимо, чтобы хирург предварительно тренировался на различных типах тканей для приобретения нужного опыта. Подготовка пациентов 1. Очистка / дезинфекция кожи 2. Местная анестезия 2% Лидокаином (возможна только при полной уверенности в доброкачественном характере новообразования). В случае необходимости возможна общая анестезия. 3. Защита глаз ( при лазерном воздействии) Ход лечения - параметры и оборудование Лазер: диодный лазер 800нм- 1мкм Мощность: 8-10 Вт Режим лазерного воздействия: постоянный режим Система доставки излучения: обрезанное, очищенное стерильное волокно диаметром 400-600 нм Техника: контактное рассечение При рассечении тканей волокно должно касаться их с легким нажимом. Волокно следует ориентировать перпендикулярно тканям, при этом не надо ни слишком давить, ни задерживать луч в одном месте на долгое время. Рекомендуется начинать операцию с малой плотности мощности. Если желаемый эффект не достигается, надо постепенно повышать плотность мощности излучения. Вначале конец волокна перемещается вдоль разреза со скоростью, зависящей от механической прочности тканей. Затем это движение можно повторить до достижения желаемой глубины операционной раны. При использовании этой методики и рекомендованных параметров ожидаемая зона коагуляции будет составлять 200-300 мкм от края разреза. Этого достаточно для коагуляции мелких сосудов до 1 мм в диаметре и проведения бескровной операции. Более крупные сосуды могут быть коагулированы в течение нескольких секунд расфокусированным лазерным лучом той же мощности в дистанционном режиме. В этих случаях кончик волокна должен быть ориентирован перпендикулярно коже и находиться на расстоянии примерно 2 мм от её поверхности. Видимым признаком коагуляции следует считать побеление (обваривание) тканей. При кровотечении кровь должна немедленно удаляться тампоном. Так как кровь поглощает лазерное излучение, препятствуя его взаимодействию с тканями. Очень крупные сосуды, которые не удается коагулировать лазером надо лигировать. Последующее лечение После обработки антисептиком на рану накладывается давящая позязка. В послеоперационном периоде может сформироваться струп, который не следует удалять механически. Он должен отпасть самостоятельно. Следует избегать воздействия прямых солнечных лучей (включая визиты в солярий) на зону облучения в течение двух недель до и, как минимум, шести недель после терапии. Осложнения Больного требуется проинформировать о вероятности следующих осложнений: 1. Персистенция или рецидив опухоли 2. Преходящие отек и покраснение в послеоперационном периоде 3. Формирование струпа 4. Инфицирование 5. Нарушение заживления раны 6. Структурные изменения кожи 7. Формирование рубца
2. Лазерное удаление пигментных невусов Общие положения 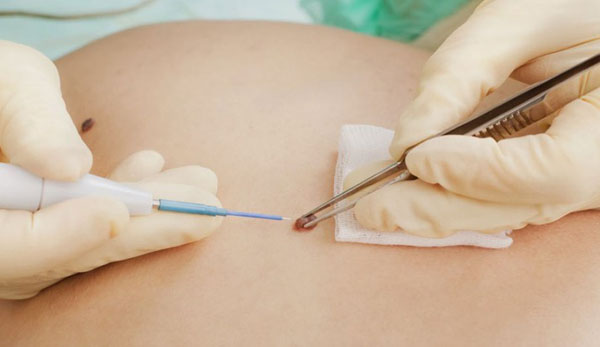 Лазерная хирургическая техника лечения доброкачественных новообразований кожи регламентируется общими законами пластической хирургии. Перед проведением лазерной операции следует оценить физиологические параметры кожи, ее способность к репаративным процессам без образования гипертрофических и келлоидных рубцов. Важное значение имеет также состояние кожных покровов, особенно если врач имеет дело с так называемой " проблемной" кожей, склонность пациента к вирусным ее поражениям и т.д. Только после тщательной оценки всех этих показателей можно приступать непосредственно к лазерной операции. Косметический результат операции во многом определяют контактный или дистанционный режим воздействия на кожу, непрерывный или импульсный характер излучения. Следует отметить, что контактный способ коагуляции и рассечения тканей в косметологии из-за значительной плотности мощности и кратковременности воздействия в большей степени способствует сохранению окружающих новообразование здоровых участков кожи. Скорость и характер репаративных процессов определяются также послеоперацонным ведением ожоговой травмы, использованием тех или иных лекарственных средств, лечебной и профилактической косметики. Лазерные операции проводятся под местной инфильтрационной анестезией или без нее при небольших размерах удаляемых образований. Мощность лазерного излучения выбирается в зависимости от конкретных задач, характера удалемых тканей, степени их васкуляризации и длины волны излучения. Однако, следует учитывать и следующее обстоятельство. Так как по мере приближении длины волны лазерного излучения к одному микрометру, его коагуляционные свойства увеличиваются по сравнению с ближним ИК-диапазоном, выходная мощность при использовании таких лазерных аппаратов должна быть уменьшена на 1-2 Вт. Определенное значение имеет и диаметр используемого световолокна, так как плотность мощности при применении волона 400 мкм значительно больше при прочих равных условиях, чем при диаметре волокна 600 мкм. Вот почему, при дальнейшем изложении методик лазерных операций будет приводиться сравнительно широкий диапазон минимальных и максимальных значений этого параметра лазерного излучения. Ход лечения - параметры и оборудование Вид анестезии: местная анестезия 2% лидокаином или новокаином. Характер излучения: импульсный или непрерывный. Мощность лазерного излучения: 1-6 Вт Мощность излучения определяется размерами невуса и степенью его васкуляризации. Техника операции: При интрадермальном невусе возможна сплошная коагуляция невуса в пределах здоровых тканей сканирующими движениями световода. Последующее лечение аналогично таковому при лазерном иссечении невуса.
Основная литература для использования: 1. Министерство здравоохранения Российской Федерации НИИ онкологии им. проф. Н.Н.Петрова Диагностика и профилактика меланом кожи Методические рекомендации Санкт-Петербург 2000г. 2. ОБЩЕРОССИЙСКИЙ СОЮЗ ОБЩЕСТВЕННЫХ ОБЪЕДИНЕНИЙ АССОЦИАЦИЯ ОНКОЛОГОВ РОССИИ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ БОЛЬНЫХ МЕЛАНОМОЙ КОЖИ Коллектив авторов : Алиев М.Д., Демидов Л.В., Самойленко И.В., Трофимова О.П., Харатишвили Т.К., Харкевич Г.Ю. Москва 2014 3. Злокачественные опухоли мягких тканей и меланома кожи Практическое руководство для врачей И. А. Гилязутдинов, Р. Ш. Хасанов, И. Р. Сафин, В. Н. Моисеев Москва 2010 4. Злокачественная меланома кожи:поиски стандартов лечения А.Е. Михнин, канд. мед. наук, А.С. Барчук, проф НИИ онкологии им. проф. Н.Н. Петрова Минздрава РФ,Санкт-Петербург
|