



| Главная » Статьи » dermatoscop » Статьи меню |
13.12.2014,
|
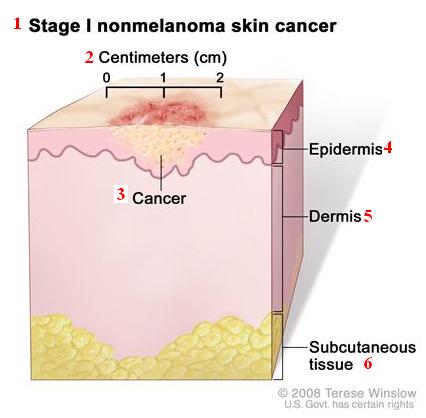
ЛЕЧЕНИЕ НОВООБРАЗОВАНИЙ КОЖИ
1 – эпидермис
Микрографическая операция МОС (MOHS) – один из самых высокоэффективных методов лечения рака кожи. Технология операции была разработана и впервые применена в 1936 году доктором Frederic Edward Mohs, что позволяет максимально точно и полностью за 1-3 часа удалить под местной анестезией опухоль и избежать возникновения рецидивов.
Метод является достаточно дорогим и трудоемким, требует высочайшего уровня классификации хирурга, гистолога и техников-лаборантов.
Перед операцией изготавливается своеобразная подробная карта кожного участка, на котором расположено злокачественное новообразование. Хирург снимает тончайшие слои кожи, каждый из которых последовательно окрашивается в определенный цвет, имеет свой порядковый номер, отмеченный на карте, и отправляет их на гистологию. По соседству с теми участками, в которых на гистологии обнаружены раковые клетки, берется следующий срез кожи, снова окрашивается и отправляется на гистологическое исследование — в результате опухоль удаляется полностью, практически не затрагивая здоровых тканей. В зависимости от распространенности злокачественного процесса может быть удалено различное количество кожных лоскутов. Восстановительный период зависит от индивидуальных особенностей пациента. Основной упор делается как на функциональный аспект – обеспечение полного восстановления работоспособности пациента (насколько это возможно), так и на эстетическую сторону — минимизировать площадь послеоперационного рубца. В большинстве случаев реконструктивные операции выполняются сразу же после операции по удалению опухоли, и в тот же день пациент может быть выписан домой. В тех случаях, когда необходима комплексная послеоперационная реконструкция тканей, восстановительные операции осуществляются на следующий день или через несколько дней после удаления злокачественной опухоли. Показателей излечения составляют 98-99 процентов первичных поражений, и около 96 процентов для рецидивов безуспешно лечили другими методами.
Отдельно необходимо выделить такие методы как: • Криохирургия Данный метод заключается в использовании аппарата, позволяющего замораживать и затем разрушать патологические ткани, такие как карцинома in situ. Этот метод лечения также называется криотерапией. Криохирургия. Для замораживания и разрушения патологической ткани используется специальный инструмент с наконечником, через который распыляется жидкий азот или жидкий диоксид углерода.
Хирургический метод заключается в использовании лазерного луча (узкий поток импульсов высокоинтенсивного света) вместо скальпеля и позволяет выполнять бескровные разрезы тканей или удалять поверхностные патологические образования, такие как опухоли.
• Радиоволновая хирургия  Радиоволновая хирургия – это атравматичный метод разреза и коагуляции мягких тканей при помощи высокочастотной радиоволны. Радиоволновой разрез выполняется тончайшей вольфоамовой проволокой, называемой хирургическим электродом, эмитируются высокочастотные волны. Ткань оказывает сопротивление её проникновению и при этом выделяет теплоту, под воздействием которой клетки, находящиеся на пути волны, подвергаются испарению, оставляя по ходу движения ровный и очень тонкий разрез. Радиоволновая хирургия – это атравматичный метод разреза и коагуляции мягких тканей при помощи высокочастотной радиоволны. Радиоволновой разрез выполняется тончайшей вольфоамовой проволокой, называемой хирургическим электродом, эмитируются высокочастотные волны. Ткань оказывает сопротивление её проникновению и при этом выделяет теплоту, под воздействием которой клетки, находящиеся на пути волны, подвергаются испарению, оставляя по ходу движения ровный и очень тонкий разрез.Использование радиохирургической техники позволяет выполнять разрезы любой конфигурации и заданной глубины, даже в определенном слое ткани. А также позволяет выполнить качественный забор материала для гистологического исследования.
2. Фотодинамическая терапия 3. Лучевая терапия
5. Лекарственная терапия (используется как компонент комбинированного лечения).
Базально-клеточный рак Существуют следующие методы лечения базально-клеточного рака:
После лечения необходимо проводить мониторинг за состоянием кожи пациента, перенесшего базально-клеточный рак, так как в течение пяти лет после лечения имеется высокий риск рецидива или появления новой опухоли. После лечения осмотр кожных покровов следует проводить один раз в полгода в течение пяти лет, а затем один раз в год. Новые методы лечения для запущенных стадиях БКК В редких случаях, когда БКК имеет очень агрессивные или метастатических форм, и болезнь может поставить под угрозу жизнь пациента. Erivedge TM (Висмодегиб), первый препарат используемый при запущенных формах БКК, является оральный препарат одобрен FDA в 2012 только для очень ограниченных случаях, когда природа рака исключают другие варианты лечения, такие как хирургия или лучевая терапия. Учитывая риск возникновения врожденных дефектов, Висмодегиб не должны использоваться у беременных или детородного возраста. Плоскоклеточный рак Существуют следующие методы лечения плоскоклеточного рака:
После лечения необходимо проводить мониторинг за состоянием кожи пациента, перенесшего плоскоклеточный рак. Так как плоскоклеточный рак кожи имеет тенденцию к распространению, в течение нескольких лет после лечения необходимо оценивать состояние кожных покровов один раз в три месяца, а затем один раз в полгода.
Какие клинические исследования, посвященные актиническому кертозу, проводятся на данный момент в США можно узнать, посмотрев список клинических исследований NCI. После любого вида лечения злокачественных опухолей кожи необходимо воздерживаться от пребывания на солнце, защищать кожу от воздействия прямых солнечных лучей: носить одежду с длинными рукавами, головные уборы, применять солнцезащитные крема с высокой степенью защиты от УФО.Если у Вас на коже есть длительно не заживающие ранки, «родинки» стали быстро расти или изменили свою форму, цвет – обратитесь к врачу. Раннее выявление злокачественного новообразования позволит в кратчайшие сроки провести операцию МОС и сохранит Вам здоровье и жизнь. |